西宮リウマチ・膠原病センター長 ごあいさつ

西宮リウマチ・膠原病センター長 船内 正憲
リウマチ・膠原病では非常に多彩な症状と合併症がみられます。
幸いなことに、当院は上記の領域のほとんどをカバーできる専門科を備えているため、当センターでは診断・治療はもとより、社会復帰、福祉制度のご相談に至るまで、患者様のトータルケアを目的に、整形外科をはじめ、院内の多数の診療科ならびに看護部、薬剤部、リハビリテーション科と連携し、スタッフ一丸となって診療に当って参りますので、少しでも気がかりな症状があればいつでもお声がけ下さい。
リウマチ・膠原病外来について
膠原病は全身の様々な臓器が一度に障害される病気で、自分のからだ(自己)に対する免疫異常を基盤にして起こります。
膠原病に含まれる病気は関節リウマチ、全身性エリテマトーデスなど、下表に示す様な多くのものがあります。
一方で、関節の痛みや腫れが起こる病気を「リウマチ性疾患」と呼びますが、関節リウマチをはじめとして膠原病の多くは関節症状を伴うため、リウマチ性疾患でもあります。
また、単に「リウマチ」という場合は関節リウマチをさします。
膠原病に含まれる病気
| 関節リウマチ | 全身性エリテマトーデス | 強皮症 |
| 多発性筋炎・皮膚筋炎 | 結節性多発動脈炎 | シェーグレン症候群 |
| 混合性結合組織病 | スティル病 | ベーチェット病 |
| リウマチ性多発筋痛症 | 強直性脊椎炎 | 乾癬性関節炎 |
| 炎症性腸疾患関連関節炎 | RS3PE | 掌蹠膿疱症性関節炎 |
| SAPHO症候群 | IgG4関連疾患 | サルコイドーシス |
| 血管炎症候群(高安動脈炎・巨細胞性動脈炎・顕微鏡的多発血管炎・多発血管炎性肉芽腫症・ 好酸球性多発血管炎性肉芽腫症)など |
||
これらの初期症状が見受けられたら早期受診をしてください。
リウマチ・膠原病では下に示します様に非常に多彩な症状が現れます。これらの一つ以上の症状がある場合は気軽に当センターへお越しください。
【初診時によく見られる症状(頻度順)】
- 1位:関節痛・こわばり
- 2位:手足の腫れ
- 3位:発熱(び熱・高熱)
- 4位:のどのかわき(口喝)
- 5位:息切れ
- 6位:口内炎
- 7位:皮膚症状(発疹・冷感・手指の蒼白化[レイノー現象]など)
- 8位:筋肉痛
- 9位:胸水
これらのほかにも全身倦怠感で膠原病の診断がつく場合があります。
診療方針
膠原病では関節症状に留まらず、発熱などの全身症状と皮膚、腎臓、肺、心・血管系、脳・神経系、眼科、耳鼻科、婦人科ならびに口腔内疾患などあらゆる所に合併症を来します。
しかも、年齢・性別により、また季節によって発病の仕方が異なります。
侵される臓器も、侵される順番も、その範囲も様々で、さらにその患者さんがどの治療段階にあるかによって副作用の有無も様々で、とてもひとくくりにはできません。
これに対処するには、それぞれの状態に応じたテーラーメードの医療が必要です。
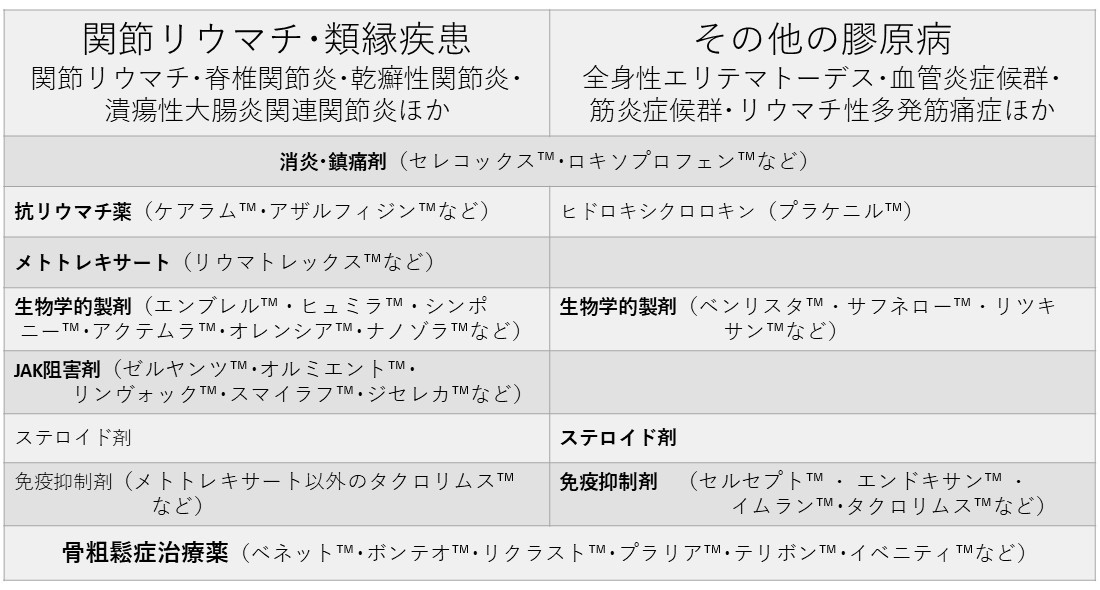
①関節リウマチおよび類縁疾患(乾癬性関節炎、脊椎関節炎、強直性脊椎炎、潰瘍性大腸炎・クローン病関連関節炎 [炎症性腸疾患関連関節炎]など)の場合
痛みや腫れの部位、その数と血液検査所見および関節超音波あるいは関節MRI検査を組み合わせて、できるだけ早期の診断に努めます。
診断がつけばメトトレキサートなどの抗リウマチ薬と消炎・鎮痛剤を中心に使用し、併せて、薬による副作用の有無を観察しながら注意深く治療を行います。
一般に3か月ほどで効果の有無を判断し、これらの薬剤によって一定の効果が得られなければ次の段階の薬剤(生物学的製剤やJAK阻害剤)を使用します。
これらの薬は関節リウマチの病態に密接に関わっている物質(サイトカインと呼ばれます)を選択的に抑えたり、あるいは広範囲に制御したりする作用があります。
②関節リウマチ以外の膠原病(全身性エリテマトーデス、多発性筋炎・皮膚筋炎 [筋炎症候群]、血管炎症候群、リウマチ性多発筋痛症など)
行き過ぎた免疫異常を抑える目的で、主に副腎皮質ホルモン(ステロイド)を使用します。
但し、ステロイドには様々な副作用があり、治療効果を観察しながら、副作用の出現を最小限に抑え、あるいはそれを予防しながら、効果が見られたらゆっくり減らしてゆきます。
また、種々の免疫抑制剤を用いて、より効果的に過剰な免疫能を抑えます。
また、膠原病の病態を引き起こすサイトカインのバランスを調整する薬剤も併用します。
ステロイドは骨粗しょう症を来すため、これに対して下表の種々の骨粗鬆症治療薬を併用します。
【リウマチ・膠原病で用いられる主な薬剤】
診療実績
最近の外来患者さんの内訳を見ると、膠原病患者さんの総数(のべ人数)では2022年の約700人から2024年は約900人に、関節リウマチはそのうちの3分の2を占めています(図1)。
関節リウマチ以外の膠原病も全身性エリテマトーデス、シェーグレン症候群、リウマチ性多発筋痛症、多発性筋炎・皮膚筋炎(筋炎症候群)をはじめ多彩な膠原病疾患の患者さんが増加し、特に全身性エリテマトーデスの患者さんは大きく増加しています(図2)。
-
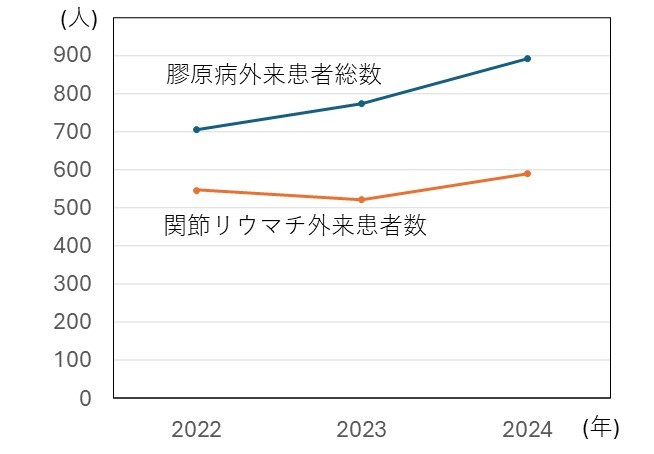
図1 全膠原病および関節リウマチ外来患者数の推移
-
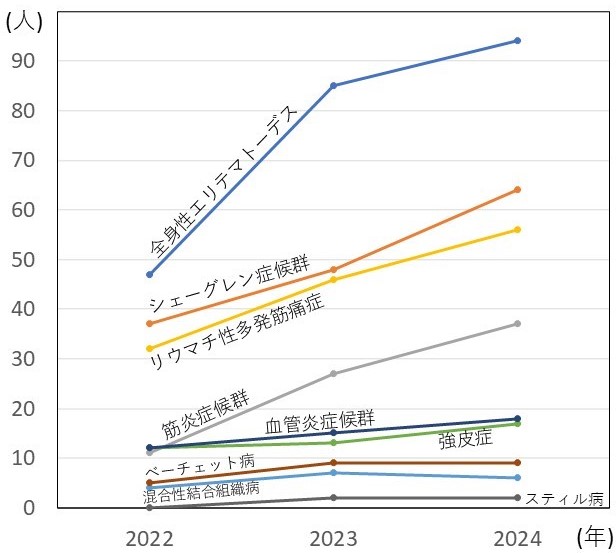
図2 関節リウマチ以外の膠原病外来患者数の推移
膠原病の入院患者総数や関節リウマチ入院患者数に大きな変動は見られませんが、膠原病の中でもリウマチ性多発筋痛症の患者さんが増加しています(図3、図4)。
昨今の人口の高齢化に伴って当院を訪れる患者さんも高齢化が進んでいますが、リウマチ性多発筋痛症が高齢者に見られること、感染症や悪性疾患の合併などが契機となる可能性があることから、これらの疾患とリウマチ性多発筋痛症は重なる部分があると考えられます。
-
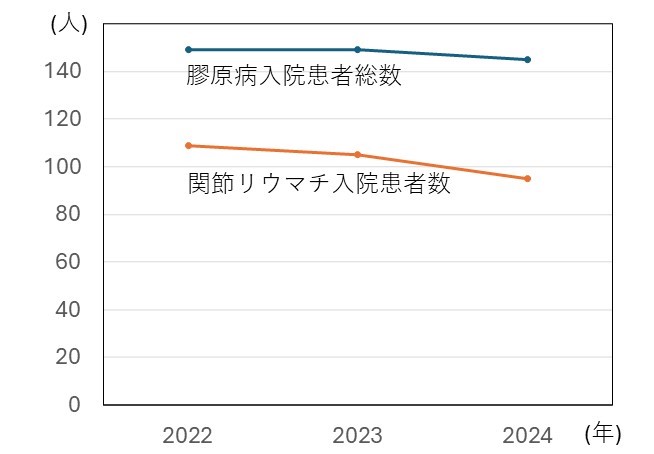
図3 全膠原病および関節リウマチ入院患者数の推移
-
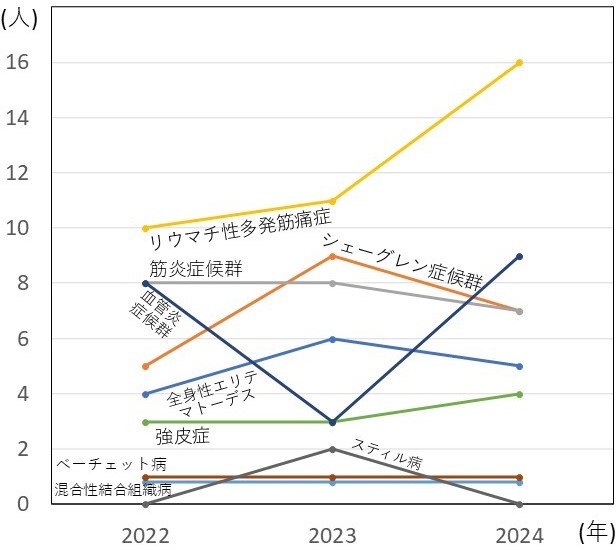
図4 関節リウマチ以外の膠原病入院患者数の推移
その他の膠原病の入院患者数は外来通院患者さんの1割内外ですが、これらの症例は病状が一旦悪化すると、普段、免疫抑制作用のある薬剤を服用していることが多いため、感染症を合併して重症化する傾向があります。
ましてや医療・介護関連感染症(誤嚥性肺炎や尿路感染症)やコロナ・インフルエンザの蔓延などが大きく病状に影響し、常に警戒する必要があります。
外来患者数に対する入院患者数の割合
図5に疾患別の外来患者数に対する入院患者数の割合を示します。
膠原病のうち、スティル病、筋炎症候群、血管炎症候群では、患者さんの入院する割合が高いことがわかります。
これら3つの疾患では症状が全身・広範囲にわたり、使用するステロイドや免疫抑制剤の影響で感染症の合併も多く、より集学的治療を要することが関係していると考えられます。
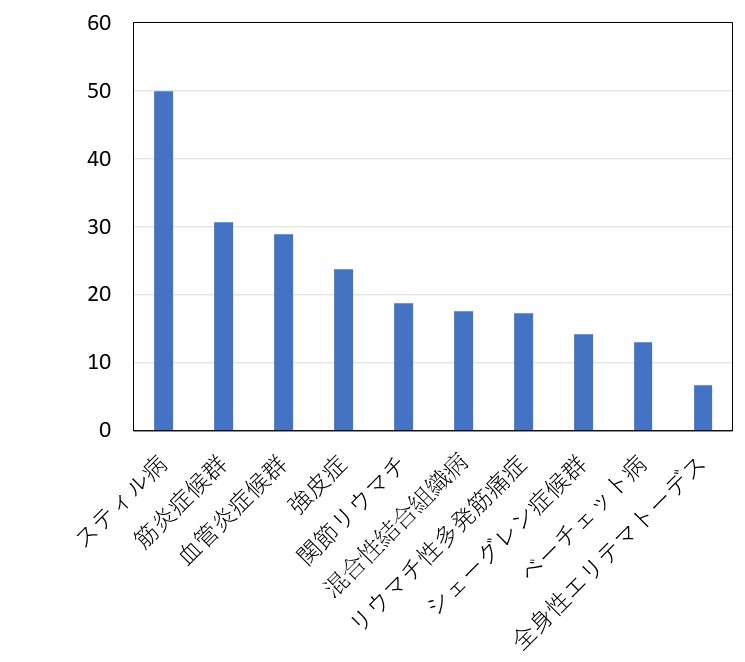
図5 疾患別外来患者数に対する入院患者数の割合(%, 2022年~2024年)
